- 2026.01.29
益氣養陰通腑法治療高齡衰弱症之病例報告
期刊名稱:台北市中醫醫學雜誌
卷數:Vo 1.32 No. 1 MAR. 15. 2026
頁數:P48
一、前言
衰弱症(Frailty syndrome)為老年醫學中重要且複雜的臨床議題,其特徵為生理儲備能力下降,使個體對各種內外在壓力源的耐受度降低,進而增加跌倒、住院、失能及死亡之風險[1]。研究顯示,衰弱症盛行率隨年齡增加而顯著上升,在50-59歲社區人口中約佔11%,90歲以上則上升至51%,而身處長期照護機構的長者,其盛行率更高於一般社區人口[1]。衰弱症不僅是一種單一疾病狀態,而是涵蓋營養、代謝、肌肉骨骼、神經精神與免疫功能多系統退化的綜合表現 [1][2]。
在長期照護機構中,高齡衰弱症患者常伴隨非預期性體重減輕、肌少症、食慾不振、吞嚥與消化功能下降,以及慢性便秘等問題[2]。這些消化道症狀不僅影響營養攝取與體重維持,也會進一步加速身體功能退化,增加壓瘡、感染及照護依賴度。現行西醫治療多以營養補充、藥物調整及腸胃道症狀控制為主,雖能改善部分臨床指標,但對於提升整體生理儲備與生活功能之效果仍有限。
中醫理論中,衰弱症的臨床表現可歸類於「虛勞」、「萎證」等範疇,其核心病機多與「脾胃虛弱、氣血生化之源不足」密切相關。《素問‧太陰陽明論》指出「脾者,土也,治中央,常以四時長四臟」,說明脾胃在人體氣血生成及臟腑功能協調中的關鍵地位。對於高齡患者而言,隨年齡增長,腎精漸虧,臟腑功能衰退,脾胃運化能力下降,更易形成氣血不足與陰液虧耗的體質狀態。若單以補氣為主,可能因化燥而加重腸道乾燥與便秘,故臨床治療往往需兼顧「益氣」與「養陰」,並配合「通腑」以維持腸道傳導功能。
本病例報告描述一位居住於長期照護機構的79歲女性衰弱證患者,透過益氣養陰通腑法之治療,改善其長期消化道症狀、體重與進食功能之臨床經過。期望藉由本案例,探討中醫藥介入在長期照護機構衰弱症患者整合照護模式中的潛在角色,並為中西醫協同照護提供實務與臨床參考。 二、病例報告
●基本資料:
姓名:楊OOO
性別:女
年齡:79歲
身高:(因長期臥床及脊柱姿勢受限,無法準確測量,故未納入量化分析,約145 -150 cm)
體重:31 kg
中醫初診日期:114/01/02
●主訴:
長期體重過輕合併食慾不振及慢性便秘已逾4年。
●現病史:
這位79歲女性患者,過去病史有失智症、糖尿病、高血脂及甲狀腺功能低下,自109年12月起居住於長期照護機構。依機構護理紀錄,患者出入住機構時體重不足25公斤,全身消瘦、肌肉薄弱。經由營養師調整飲食內容並配合護理照護後,體重逐漸回升至31公斤,惟過去約一年間體重未再顯著上升,呈現停滯狀態。
患者多顆牙齒缺損,進食以泥狀飲食為主,可自行持碗及湯匙進食,但進食速度緩慢,常需看護或護理人員反覆提醒、甚至協助餵食方能完成。進食過程中經常出現皺眉與口頭表達上腹不適之情形。腹部處診時患者表現出拒按反應,扣診全腹鼓音(Tympany)。雖每日規則使用軟便劑(sennosides),排便頻率仍為每2-3日一行,且糞便質地乾硬。
由於患者臀部肌肉薄弱,長時間坐輪椅易增加壓瘡風險,故多數時間採臥床休息,與其他住民之社交互動有限。機構照護人員期望透過中醫治療改善患者食慾並體重,以降低壓瘡風險並減輕日常照護負擔。
●過去病史:
糖尿病,藥物控制中。
高血脂,藥物控制中。
甲狀腺功能低下,藥物控制中。
慢性便秘,長期使用軟便劑。
雙膝退化性關節炎。
●個人史:
患者無抽菸、飲酒及嚼食檳榔習慣。飲食為葷食,因多顆牙齒缺損,目前採泥狀飲食,由長期照護機構依營養師建議統一調配供應,無特殊飲食禁忌,畏辛辣。
●家族史:
因患者認知功能退化,且無同住家屬,相關家族病史未能獲取。
●藥物史:
Metsafe 1000 ER(Metformin hydrochloride):每日早餐1顆。
Rosulator F.C. Tablets 5mg(Rosuvastatin calcium):每日早餐1顆。
Eltroxin Tablets 100mcg(Levothyroxine sodium):每日早餐1顆。
THROUGH F.C. Tablets(Sennoside A+B):每日睡前2顆。
●經帶胎產史:
GPA不明,因患者認知功能退化,且無同住家屬,資料未能獲取。
已停經。
中醫四診:
生命徵象:
血壓:90/59 mmHg
心跳:89次/分鐘
體溫:36.1℃。
●望診:
患者意識清醒,坐輪椅,面露微笑但眉頭緊鎖,精神倦怠且伴隨焦慮表情。形體消瘦,四肢肌肉量明顯不足,無水腫。面色萎黃,臉頰凹陷,多顆牙齒缺損。
舌診:舌紅,齒痕,苔棕,少津。
●聞診:
語音低微而沙啞,無特殊氣味。
●問診:
頭痛喜按。
雙耳重聽,偶可以點搖頭或口頭回覆單字或單詞,語言表達有限,無法以文字溝通。
胸口不適,但無法確切表達其性質。
納差,進食後易感上腹不適,便2-3日一行,質乾。
眠可,日間嗜睡。
●切診:
腹部扣診全腹鼓音,按壓略緊,按壓時患者面容愁苦、拒按。四肢細瘦冰冷,肌肉按壓鬆軟,無水腫。
脈診:脈細弦澀弱,左寸弱。
●實驗室檢查:
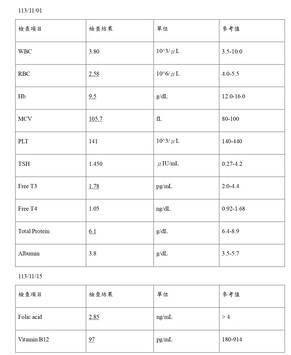
●影像學檢查:

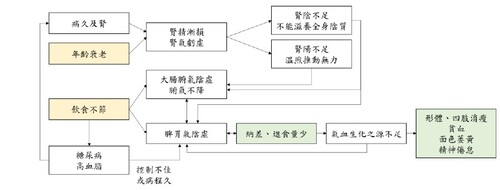
●臟腑病機四要素
(一)病因
內因:年老體衰,腎精漸虧。
不內外因:飲食不節。
(二)病位
一級病位:脾、胃、大腸。
二級病位:腎。
(三)病性
脾胃氣陰兩虛,後天營衛化生不足;大腸腑氣陰兩虛,腑氣不降。腎精漸損、腎氣漸虧,腎陰、腎陽皆虛。
(四)病勢
緩。
1.此患者因病史取得困難,僅能就現有資訊推估可能病機。
2.患者過去病史有糖尿病、高血脂,可能源於後天飲食不節。糖尿病若控制不佳或病程時久,容易導致脾胃氣虛、腑氣不降。又或者患者生活型態導致長期便秘,大腸腑氣不降,連帶影響胃主受納的功能以及腑氣不降,繼而使患者不思飲食,或飯後不適。飲食量少,後天脾胃水穀、氣血生化之源不足,加劇了脾胃氣陰虛、腑氣不降之病機,也直接導致患者形體、四肢消瘦、貧血、面色萎黃、精神倦怠等症。
3.病久累及腎氣;又隨著患者年齡衰老,腎精漸損,腎氣虧虛,腎陽溫煦與推動力不足,可能再度加劇大腸腑氣不降的狀況;而腎陰不足以滋養全身陰質,亦會加劇脾胃陰虛,以及大腸營陰不足的狀況。其初診脈象為脈細弦澀弱,亦彰顯並佐證了此患者氣陰兩虛的體質特徵。
●病因病機圖
●診斷
(一)西醫診斷
Nutritional marasmus (營養性消瘦症) [E41]、Vitamin B12 deficiency anemia (維生素B12缺乏性貧血) [D51.9]、Constipation (便秘) [K59.00]
(二)中醫診斷
虛勞、萎證、便秘
●治療
(一)治則
健脾益氣、養陰潤燥、理氣通腑
(二)處方
1.科學中藥濃縮顆粒:白朮1. 0克、麥芽1.5克、玉竹 1.5克、栝蔞實 1.5克、厚朴 1.5克、川芎1. 5克。每日2包,共7天,早晚飯前服用。
2.用藥思路:
(1)白朮健脾益氣;麥芽消食健胃。此二味用藥目的在加強脾胃運化,促進胃口,增加後天水穀生化之源。
(2)玉竹養胃陰、栝蔞實寬胸理氣、潤腸通便。此患者脈細澀、舌紅少津、便乾2-3日一行,顯示有陰液不足的徵象,玉竹及栝蔞實可滋潤胃腸腑,又不過於滋膩,兼之栝蔞實還有寬胸理氣的效果,亦可暢通胸廓氣機,改善患者胸口不適症狀。
(3)厚朴理氣通腑,促進腸胃道蠕動,腑氣通降順暢,胃納功能得以隨之改善。
(4)川芎活血行氣。患者形體、四肢消瘦,兼之長時間坐輪椅及臥床,周身經絡氣血運行不暢,脈道閉阻,增加川芎改善氣血運行可協助藥性通行更順暢。
3.處方調整與加減:
(1)若出現胃脘脹滿、噁心、食後不適較明顯時酌加半夏
(2)其餘隨症調整藥味劑量,若營陰不足(如舌乾、便乾)則加重玉竹、栝蔞實等劑量;若腹脹較顯則上調厚朴劑量。
●治療結果與追蹤:
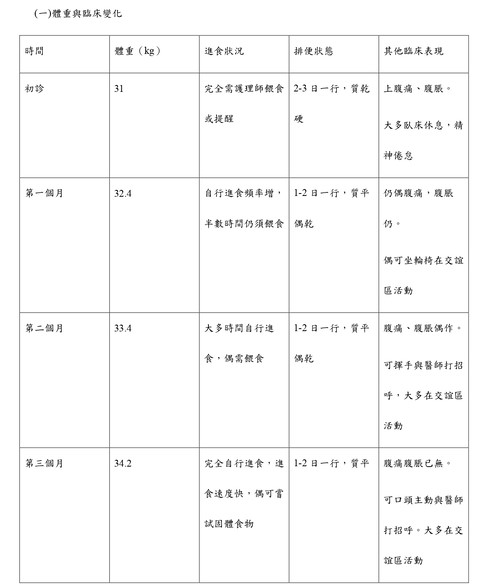
(二)消化道症狀與功能改善
1. 上腹脹痛:治療前表現為進食後頻繁皺眉及口頭表達不適;治療三個月後,症狀明顯緩解,患者可順利進食泥狀及少量固體食物。
2. 便秘:排便頻率由便乾硬2-3日一行改善為便平1-2日一行。
3. 食慾與進食速度:由需護理師及看護協助餵食,逐步改善至能自行進食且速度明顯加快,進食意願提升。
(三) 壓瘡風險減低與社交功能變化
隨著體重與體能改善,壓瘡風險降低,患者增加坐輪椅時間,能參與長照機構交誼區活動並與其他住民互動。精神狀態明顯改善,能主動以簡
單語句與醫師及照護人員溝通。
●討論
本病例呈現一位長期照護機構中高齡衰弱症患者,合併營養不良、慢性便秘及進食功能退化之情形。臨床治療結果顯示,透過益氣養陰通腑法,患者之消化道症狀、體重、排便頻率、進食能力及生活功能皆獲得明顯改善,顯示此治療策略在衰弱症患者之整合照護中具有潛在臨床價值。
從現代醫學觀點而言,衰弱症被視為多重系統功能衰退所導致之臨床症候群,其中營養不良、肌少症及腸胃道功能下降為其重要核心因素。體重下降與慢性便秘往往互為因果,消化吸收能力不佳使營養攝取不足,進而加重體力衰退與活動受限。本病例中,患者長期體重停滯於31 kg,合併大球性貧血、維生素B12與葉酸缺乏,顯示其營養與吸收功能長期處於不足狀態。治療後體重增加超過3公斤,排便頻率與糞便性狀明顯改善,顯示腸胃道功能與營養狀態同步獲得調整。
從中醫病機觀點來看,本案例符合「脾胃氣陰兩虛、腑氣不降」之證候特徵。患者表現為形體消瘦、納差、便秘、舌紅少津及脈細澀弱,顯示不僅氣虛,亦合併陰液不足。若單純以補氣為主,容易加重腸道乾燥與便秘;若僅以通便為治,則可能損傷正氣。因此本研究採取「益氣、養陰、通腑」三法並行的治療策略,使補而不滯、潤而不膩、通而不傷正,達到整體平衡調整之目的。
方藥組成中,以白朮與麥芽健脾益氣、助運化為基礎,奠定後天氣血生化之源;玉竹與栝蔞實滋養胃腸陰液並潤燥通便,避免化燥傷陰;厚朴理氣通腑、改善腹脹與胃腸蠕動;川芎活血行氣,促進周身氣血運行,使藥力更易布達。此方在臨床上呈現「消化道症狀改善先行,體重與功能改善隨後發生」的時間序列,符合臟腑功能恢復帶動整體生理狀態提升的理論架構。
值得注意的是,本病例的療效不僅反映於體重增加與排便改善,更表現在進食自主性與生活功能的恢復。由需長時間餵食轉為可自行完成進食,並增加社交互動與輪椅活動時間,顯示中醫治療對於高齡衰弱症患者之「功能性改善」與「生活品質提升」具有實質意義,亦可間接降低照護人員之工作負荷,提升整體照護效率。
本病例為單一案例,缺乏對照組,且患者同時接受西醫藥物及營養支持治療,無法完全排除其他因素對療效的影響。此外,部分臨床指標如體重與營養攝取量僅能作趨勢性觀察,仍需未來透過前瞻性研究與較大樣本數研究進一步驗證本治療策略之有效性與適用性。
參考文獻
1. Kim DH, Rockwood K. Frailty in Older Adults. N Engl J Med. 2024Aug 8;391(6):538-548.
2. Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J,Seeman T, Tracy R, Kop WJ, Burke G, McBurnie MA; CardiovascularHealth Study Collaborative Research Group. Frailty in olderadults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci.2001 Mar;56(3):M146-56.
卷數:Vo 1.32 No. 1 MAR. 15. 2026
頁數:P48
摘要
背景:高齡衰弱症患者常合併營養不良、食慾不振與便秘等消化道症狀,影響體重、身體功能與生活品質。現行西醫治療以營養補充與症狀控制為主,對整體生理儲備能力之提升仍有限。中醫以調理脾胃、補益氣陰及通暢腑氣為治療重點,可能對此類患者具有輔助價值。
病例:本病例為一名79歲女性長期照護機構住民,過去病史包括失智症、糖尿病、高血脂及甲狀腺功能低下,長期呈現體重過輕、納差、進食後上腹不適及慢性便秘。經營養調整及軟便劑治療後,體重於過去一年仍停滯於31公斤。
治療方法:依中醫辨證為「脾胃氣陰兩虛、腑氣不降」,採益氣、養陰、通腑為治則,使用科學中藥粉(白朮、麥芽、玉竹、栝蔞實、厚朴、川芎),每日兩次,並依症狀微調處方。
結果:治療約三個月後,患者上腹不適與腹脹明顯改善,排便頻率由每2-3日一次改善為1-2日一次,糞便質地較前柔軟。體重由31公斤增加至34.2公斤。進食意願與進食自主性提升,由需他人提醒甚至餵食轉為可自行完成進食,照護負擔相對減輕。隨著體力改善,患者可增加坐輪椅活動與社交互動時間,精神狀態亦較前穩定。
背景:高齡衰弱症患者常合併營養不良、食慾不振與便秘等消化道症狀,影響體重、身體功能與生活品質。現行西醫治療以營養補充與症狀控制為主,對整體生理儲備能力之提升仍有限。中醫以調理脾胃、補益氣陰及通暢腑氣為治療重點,可能對此類患者具有輔助價值。
病例:本病例為一名79歲女性長期照護機構住民,過去病史包括失智症、糖尿病、高血脂及甲狀腺功能低下,長期呈現體重過輕、納差、進食後上腹不適及慢性便秘。經營養調整及軟便劑治療後,體重於過去一年仍停滯於31公斤。
治療方法:依中醫辨證為「脾胃氣陰兩虛、腑氣不降」,採益氣、養陰、通腑為治則,使用科學中藥粉(白朮、麥芽、玉竹、栝蔞實、厚朴、川芎),每日兩次,並依症狀微調處方。
結果:治療約三個月後,患者上腹不適與腹脹明顯改善,排便頻率由每2-3日一次改善為1-2日一次,糞便質地較前柔軟。體重由31公斤增加至34.2公斤。進食意願與進食自主性提升,由需他人提醒甚至餵食轉為可自行完成進食,照護負擔相對減輕。隨著體力改善,患者可增加坐輪椅活動與社交互動時間,精神狀態亦較前穩定。
一、前言
衰弱症(Frailty syndrome)為老年醫學中重要且複雜的臨床議題,其特徵為生理儲備能力下降,使個體對各種內外在壓力源的耐受度降低,進而增加跌倒、住院、失能及死亡之風險[1]。研究顯示,衰弱症盛行率隨年齡增加而顯著上升,在50-59歲社區人口中約佔11%,90歲以上則上升至51%,而身處長期照護機構的長者,其盛行率更高於一般社區人口[1]。衰弱症不僅是一種單一疾病狀態,而是涵蓋營養、代謝、肌肉骨骼、神經精神與免疫功能多系統退化的綜合表現 [1][2]。
在長期照護機構中,高齡衰弱症患者常伴隨非預期性體重減輕、肌少症、食慾不振、吞嚥與消化功能下降,以及慢性便秘等問題[2]。這些消化道症狀不僅影響營養攝取與體重維持,也會進一步加速身體功能退化,增加壓瘡、感染及照護依賴度。現行西醫治療多以營養補充、藥物調整及腸胃道症狀控制為主,雖能改善部分臨床指標,但對於提升整體生理儲備與生活功能之效果仍有限。
中醫理論中,衰弱症的臨床表現可歸類於「虛勞」、「萎證」等範疇,其核心病機多與「脾胃虛弱、氣血生化之源不足」密切相關。《素問‧太陰陽明論》指出「脾者,土也,治中央,常以四時長四臟」,說明脾胃在人體氣血生成及臟腑功能協調中的關鍵地位。對於高齡患者而言,隨年齡增長,腎精漸虧,臟腑功能衰退,脾胃運化能力下降,更易形成氣血不足與陰液虧耗的體質狀態。若單以補氣為主,可能因化燥而加重腸道乾燥與便秘,故臨床治療往往需兼顧「益氣」與「養陰」,並配合「通腑」以維持腸道傳導功能。
本病例報告描述一位居住於長期照護機構的79歲女性衰弱證患者,透過益氣養陰通腑法之治療,改善其長期消化道症狀、體重與進食功能之臨床經過。期望藉由本案例,探討中醫藥介入在長期照護機構衰弱症患者整合照護模式中的潛在角色,並為中西醫協同照護提供實務與臨床參考。 二、病例報告
●基本資料:
姓名:楊OOO
性別:女
年齡:79歲
身高:(因長期臥床及脊柱姿勢受限,無法準確測量,故未納入量化分析,約145 -150 cm)
體重:31 kg
中醫初診日期:114/01/02
●主訴:
長期體重過輕合併食慾不振及慢性便秘已逾4年。
●現病史:
這位79歲女性患者,過去病史有失智症、糖尿病、高血脂及甲狀腺功能低下,自109年12月起居住於長期照護機構。依機構護理紀錄,患者出入住機構時體重不足25公斤,全身消瘦、肌肉薄弱。經由營養師調整飲食內容並配合護理照護後,體重逐漸回升至31公斤,惟過去約一年間體重未再顯著上升,呈現停滯狀態。
患者多顆牙齒缺損,進食以泥狀飲食為主,可自行持碗及湯匙進食,但進食速度緩慢,常需看護或護理人員反覆提醒、甚至協助餵食方能完成。進食過程中經常出現皺眉與口頭表達上腹不適之情形。腹部處診時患者表現出拒按反應,扣診全腹鼓音(Tympany)。雖每日規則使用軟便劑(sennosides),排便頻率仍為每2-3日一行,且糞便質地乾硬。
由於患者臀部肌肉薄弱,長時間坐輪椅易增加壓瘡風險,故多數時間採臥床休息,與其他住民之社交互動有限。機構照護人員期望透過中醫治療改善患者食慾並體重,以降低壓瘡風險並減輕日常照護負擔。
●過去病史:
糖尿病,藥物控制中。
高血脂,藥物控制中。
甲狀腺功能低下,藥物控制中。
慢性便秘,長期使用軟便劑。
雙膝退化性關節炎。
●個人史:
患者無抽菸、飲酒及嚼食檳榔習慣。飲食為葷食,因多顆牙齒缺損,目前採泥狀飲食,由長期照護機構依營養師建議統一調配供應,無特殊飲食禁忌,畏辛辣。
●家族史:
因患者認知功能退化,且無同住家屬,相關家族病史未能獲取。
●藥物史:
Metsafe 1000 ER(Metformin hydrochloride):每日早餐1顆。
Rosulator F.C. Tablets 5mg(Rosuvastatin calcium):每日早餐1顆。
Eltroxin Tablets 100mcg(Levothyroxine sodium):每日早餐1顆。
THROUGH F.C. Tablets(Sennoside A+B):每日睡前2顆。
●經帶胎產史:
GPA不明,因患者認知功能退化,且無同住家屬,資料未能獲取。
已停經。
中醫四診:
生命徵象:
血壓:90/59 mmHg
心跳:89次/分鐘
體溫:36.1℃。
●望診:
患者意識清醒,坐輪椅,面露微笑但眉頭緊鎖,精神倦怠且伴隨焦慮表情。形體消瘦,四肢肌肉量明顯不足,無水腫。面色萎黃,臉頰凹陷,多顆牙齒缺損。
舌診:舌紅,齒痕,苔棕,少津。
●聞診:
語音低微而沙啞,無特殊氣味。
●問診:
頭痛喜按。
雙耳重聽,偶可以點搖頭或口頭回覆單字或單詞,語言表達有限,無法以文字溝通。
胸口不適,但無法確切表達其性質。
納差,進食後易感上腹不適,便2-3日一行,質乾。
眠可,日間嗜睡。
●切診:
腹部扣診全腹鼓音,按壓略緊,按壓時患者面容愁苦、拒按。四肢細瘦冰冷,肌肉按壓鬆軟,無水腫。
脈診:脈細弦澀弱,左寸弱。
●實驗室檢查:

●影像學檢查:

●臟腑病機四要素
(一)病因
內因:年老體衰,腎精漸虧。
不內外因:飲食不節。
(二)病位
一級病位:脾、胃、大腸。
二級病位:腎。
(三)病性
脾胃氣陰兩虛,後天營衛化生不足;大腸腑氣陰兩虛,腑氣不降。腎精漸損、腎氣漸虧,腎陰、腎陽皆虛。
(四)病勢
緩。
1.此患者因病史取得困難,僅能就現有資訊推估可能病機。
2.患者過去病史有糖尿病、高血脂,可能源於後天飲食不節。糖尿病若控制不佳或病程時久,容易導致脾胃氣虛、腑氣不降。又或者患者生活型態導致長期便秘,大腸腑氣不降,連帶影響胃主受納的功能以及腑氣不降,繼而使患者不思飲食,或飯後不適。飲食量少,後天脾胃水穀、氣血生化之源不足,加劇了脾胃氣陰虛、腑氣不降之病機,也直接導致患者形體、四肢消瘦、貧血、面色萎黃、精神倦怠等症。
3.病久累及腎氣;又隨著患者年齡衰老,腎精漸損,腎氣虧虛,腎陽溫煦與推動力不足,可能再度加劇大腸腑氣不降的狀況;而腎陰不足以滋養全身陰質,亦會加劇脾胃陰虛,以及大腸營陰不足的狀況。其初診脈象為脈細弦澀弱,亦彰顯並佐證了此患者氣陰兩虛的體質特徵。
●病因病機圖

●診斷
(一)西醫診斷
Nutritional marasmus (營養性消瘦症) [E41]、Vitamin B12 deficiency anemia (維生素B12缺乏性貧血) [D51.9]、Constipation (便秘) [K59.00]
(二)中醫診斷
虛勞、萎證、便秘
●治療
(一)治則
健脾益氣、養陰潤燥、理氣通腑
(二)處方
1.科學中藥濃縮顆粒:白朮1. 0克、麥芽1.5克、玉竹 1.5克、栝蔞實 1.5克、厚朴 1.5克、川芎1. 5克。每日2包,共7天,早晚飯前服用。
2.用藥思路:
(1)白朮健脾益氣;麥芽消食健胃。此二味用藥目的在加強脾胃運化,促進胃口,增加後天水穀生化之源。
(2)玉竹養胃陰、栝蔞實寬胸理氣、潤腸通便。此患者脈細澀、舌紅少津、便乾2-3日一行,顯示有陰液不足的徵象,玉竹及栝蔞實可滋潤胃腸腑,又不過於滋膩,兼之栝蔞實還有寬胸理氣的效果,亦可暢通胸廓氣機,改善患者胸口不適症狀。
(3)厚朴理氣通腑,促進腸胃道蠕動,腑氣通降順暢,胃納功能得以隨之改善。
(4)川芎活血行氣。患者形體、四肢消瘦,兼之長時間坐輪椅及臥床,周身經絡氣血運行不暢,脈道閉阻,增加川芎改善氣血運行可協助藥性通行更順暢。
3.處方調整與加減:
(1)若出現胃脘脹滿、噁心、食後不適較明顯時酌加半夏
(2)其餘隨症調整藥味劑量,若營陰不足(如舌乾、便乾)則加重玉竹、栝蔞實等劑量;若腹脹較顯則上調厚朴劑量。
●治療結果與追蹤:

(二)消化道症狀與功能改善
1. 上腹脹痛:治療前表現為進食後頻繁皺眉及口頭表達不適;治療三個月後,症狀明顯緩解,患者可順利進食泥狀及少量固體食物。
2. 便秘:排便頻率由便乾硬2-3日一行改善為便平1-2日一行。
3. 食慾與進食速度:由需護理師及看護協助餵食,逐步改善至能自行進食且速度明顯加快,進食意願提升。
(三) 壓瘡風險減低與社交功能變化
隨著體重與體能改善,壓瘡風險降低,患者增加坐輪椅時間,能參與長照機構交誼區活動並與其他住民互動。精神狀態明顯改善,能主動以簡
單語句與醫師及照護人員溝通。
●討論
本病例呈現一位長期照護機構中高齡衰弱症患者,合併營養不良、慢性便秘及進食功能退化之情形。臨床治療結果顯示,透過益氣養陰通腑法,患者之消化道症狀、體重、排便頻率、進食能力及生活功能皆獲得明顯改善,顯示此治療策略在衰弱症患者之整合照護中具有潛在臨床價值。
從現代醫學觀點而言,衰弱症被視為多重系統功能衰退所導致之臨床症候群,其中營養不良、肌少症及腸胃道功能下降為其重要核心因素。體重下降與慢性便秘往往互為因果,消化吸收能力不佳使營養攝取不足,進而加重體力衰退與活動受限。本病例中,患者長期體重停滯於31 kg,合併大球性貧血、維生素B12與葉酸缺乏,顯示其營養與吸收功能長期處於不足狀態。治療後體重增加超過3公斤,排便頻率與糞便性狀明顯改善,顯示腸胃道功能與營養狀態同步獲得調整。
從中醫病機觀點來看,本案例符合「脾胃氣陰兩虛、腑氣不降」之證候特徵。患者表現為形體消瘦、納差、便秘、舌紅少津及脈細澀弱,顯示不僅氣虛,亦合併陰液不足。若單純以補氣為主,容易加重腸道乾燥與便秘;若僅以通便為治,則可能損傷正氣。因此本研究採取「益氣、養陰、通腑」三法並行的治療策略,使補而不滯、潤而不膩、通而不傷正,達到整體平衡調整之目的。
方藥組成中,以白朮與麥芽健脾益氣、助運化為基礎,奠定後天氣血生化之源;玉竹與栝蔞實滋養胃腸陰液並潤燥通便,避免化燥傷陰;厚朴理氣通腑、改善腹脹與胃腸蠕動;川芎活血行氣,促進周身氣血運行,使藥力更易布達。此方在臨床上呈現「消化道症狀改善先行,體重與功能改善隨後發生」的時間序列,符合臟腑功能恢復帶動整體生理狀態提升的理論架構。
值得注意的是,本病例的療效不僅反映於體重增加與排便改善,更表現在進食自主性與生活功能的恢復。由需長時間餵食轉為可自行完成進食,並增加社交互動與輪椅活動時間,顯示中醫治療對於高齡衰弱症患者之「功能性改善」與「生活品質提升」具有實質意義,亦可間接降低照護人員之工作負荷,提升整體照護效率。
本病例為單一案例,缺乏對照組,且患者同時接受西醫藥物及營養支持治療,無法完全排除其他因素對療效的影響。此外,部分臨床指標如體重與營養攝取量僅能作趨勢性觀察,仍需未來透過前瞻性研究與較大樣本數研究進一步驗證本治療策略之有效性與適用性。
參考文獻
1. Kim DH, Rockwood K. Frailty in Older Adults. N Engl J Med. 2024Aug 8;391(6):538-548.
2. Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J,Seeman T, Tracy R, Kop WJ, Burke G, McBurnie MA; CardiovascularHealth Study Collaborative Research Group. Frailty in olderadults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci.2001 Mar;56(3):M146-56.